Le site des ophtalmologistes de France
Encyclopédie de la vue
Vous êtes ici
Chirurgie des paupières /6
Chirurgie des paupières /6
Chirurgie oculoplastique
Basedow, Mutilation& Oeil sec
Intro, chalazion & laser | Tumeurs | Plaies & ectropions | Entropions | Ptosis | Basedow, Mutilation& Oeil sec | Esthétique
9) Chirurgie de la rétraction palpébrale
La rétraction de la paupière supérieure a pour cause principale l'orbitopathie dysthyroïdienne (maladie de Basedow). La rétraction lorsqu'elle réalise une séquelle de l'ophtalmopathie dysthyroïdienne nécessite alors une prise en charge chirurgicale, notamment si elle s'accompagne de problèmes cornéens, esthétiques, ou simplement d'inconfort oculaire.
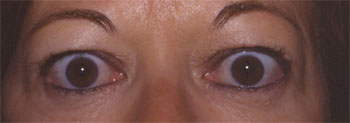 Rétraction palpébrale supérieure bilatérale avec lipoptose au cours d'une maladie de Basedow |
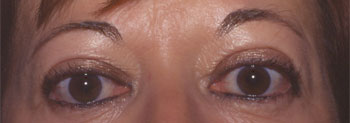 Résultat post-opératoire après mullerectomie et blépharoplastie supérieure |
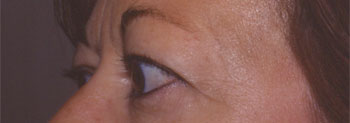 Aspect pré-opératoire |
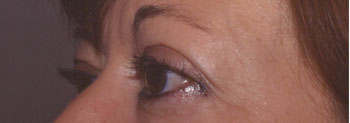 Aspect post-opératoire |
La rétraction peut être isolée ou associée aux autres signes de l'orbitopathie dysthyroïdienne : exophtalmie, décalage oculomoteur en rapport avec une fibrose d'un muscle oculomoteur, anomalies qui seront traitées avant la correction de la rétraction palpébrale, enfin lipoptose palpébrale.
Le traitement chirurgical dépend de l'intensité de la rétraction de la paupière supérieure : En cas de rétraction de moins de 3mm une intervention consistant en une müllérectomie peut suffire, par voie conjonctivale ou par voie cutanée.
En cas de rétraction de 4mm ou plus, la müllérectomie n'est pas suffisante et doit être associée à un recul du muscle releveur de la paupière supérieure, suivi soit d'une fixation de ce muscle à la conjonctive, soit de l'interposition d'un matériau synthétique ou d'un greffon ( fascia lata ou aponévrose temporale), soit de la pose de sutures ajustables permettant de régler la hauteur et la courbure de la paupière en post-opératoire.
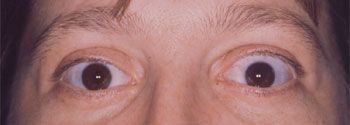 Rétraction palpébrale supérieure bilatérale asymétrique au cours d'une maladie de Basedow |
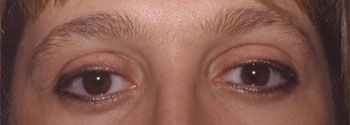 Recul ajustable du muscle releveur et du müller bilatéral |
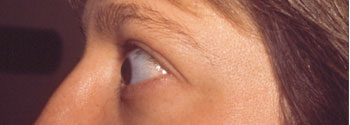 Aspect pré-opératoire |
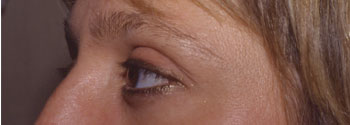 Aspect post-opératoire |
La rétraction de la paupière inférieure peut être secondaire à un traumatisme, à un recul du muscle droit inférieur lors de la chirurgie du strabisme, à des interventions sur le plancher de l'orbite ou à la présence d'un gros oeil. Elle peut nécessiter un allongement de la lamelle postérieure, qui peut se faire soit par simple recul des rétracteurs de la paupière inférieure en cas de rétraction mineure (inférieure à 2mm), soit avec une interposition de matériel comme une greffe de muqueuse palatine ou une greffe de cartilage auriculaire, intervention qui se fait plutôt préférentiellement par voie conjonctivale.
10) Chirurgie mutilante du globe oculaire
* L'énucléation du globe est indiquée lorsque l'oeil est non voyant, douloureux, et inesthétique.
On réalise une énucléation après désinsertion de la conjonctive et de la tenon au limbe et désinsertion des six muscles oculomoteurs associée à une section du nerf optique.
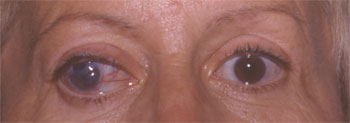 Oeil droit non voyant |
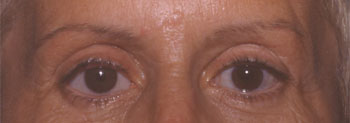 Enucléation et prothèse oculaire |
Le globe une fois énucléé est éviscéré sur table de façon à permettre la récupération de la totalité de la sclère pour habiller une bille d'hydroxyapatite, et permettre la réinsertion des muscles oculomoteurs en position physiologique. On prendra soin d'orienter la bille, de façon à ce que son pôle antérieur soit totalement recouvert de sclère. La fermeture sera faite en deux plans, ténonien et conjonctival de façon à diminuer les risques d'extériorisation secondaire de la bille.
* Il peut aussi s'agir d'une cavité énophtalme, l'énucléation ou l'éviscération ayant été faite dans un premier temps, mais n'ayant pas été compensée par la mise en place d'une bille intra-orbitaire de volume suffisant.
Cette énophtalmie est généralement équipée par une prothèse volumineuse et le plus souvent peu mobile, qui ne réussit pas à combler le creux sus-tarsal en paupière supérieure.
L'énophtalmie pourra bénéficier d'une implantation secondaire d'une bille d'hydroxyapatite. Cette implantation consiste à insérer dans le cône aponévrotique une bille d'hydroxyapatite habillée d'aponévrose temporale ou de fascia-lata de façon à limiter là aussi les risques d'extériorisation secondaire de la bille.
Dans les cas d'énucléation ou d'implantation secondaire de bille, la cavité orbitaire sera équipée d'un conformateur pendant le mois post-opératoire, puis d'une prothèse oculaire esthétique définitive.
11) Chirurgie de l'appareil lacrymal
* En cas d'oeil sec, s'il existe une atteinte cornéenne à type de kératite ponctuée superficielle ou de kératite filamenteuse, qui ne cède pas au traitement médical par collyre et gel lubrifiant, l'on préconise la pose de bouchons méatiques de façon à retenir au maximum le peu de larmes du patient au niveau de l'œil.
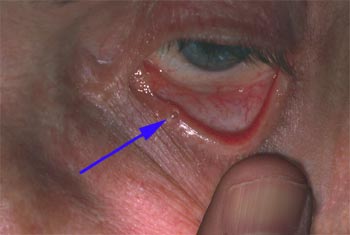
Bouchon méatique pour occlure le point lacrymal
Le traitement plus définitif peut consister en une occlusion chirurgicale des points lacrymaux éventuellement par greffe-bouchon de conjonctive sur le point lacrymal inférieur, bouchon qui se révèle réversible éventuellement.
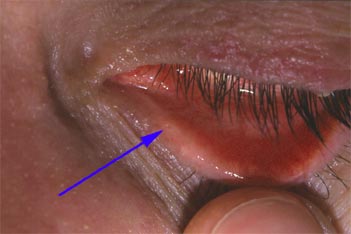 Visualisation du point lacrymal |
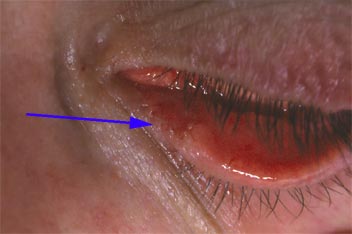 Greffon de conjonctive sur le point lacrymal |
* L'épiphora correspond à un larmoiement en rapport avec une sténose du point lacrymal inférieur, une sténose canaliculaire ou encore une sténose du canal lacrymo-nasal :
- La sténose du point lacrymal inférieur bénéficie simplement d'une méatotomie dont le but est de maintenir la béance du point lacrymal.
- La sténose canaliculaire nécessite une lacorhinostomie associée à la pose d'un tube en materiau synthétique permettant une dérivation des larmes directement vers le nez.
- En cas de sténose du canal lacrymo-nasal, le larmoiement peut être associé à des conjonctivites à répétition, à la présence d'une mucocèle du sac lacrymal, voire de poussées de dacryocystite aigüe. La sténose du canal lacrymo-nasal relève d'une dacryocystorhinostomie qui consiste dans l'abouchement durable du sac lacrymal, au niveau de la fosse nasale. La dacryocystorhinostomie peut se faire par voie externe ou par voie endo-nasale : elle consiste en une anastomose lacrymo-nasale à l'aide de volets muqueux lacrymaux et nasaux, faite après trépanation de l'os lacrymal. Elle justifie la pose d'une intubation bi-canaliculo nasale en cas de sac lacrymal atrésique ou de sténose incomplète du canal d'union.