Le site des ophtalmologistes de France
Encyclopédie de la vue
Vous êtes ici
Choriorétinopathie Séreuse Centrale ( CRSC )
Choriorétinopathie séreuse centrale
CRSC

Tel un geyser
Définition
La choriorétinopathie séreuse centrale, ou CRSC est une pathologie rétinienne qui va entraîner une baisse plus ou moins importante de la vision d'un oeil, et qui est encore mal connue. On ignore en effet son origine précise et nous sommes parfois désarmés pour la traiter. Heureusement qu'une issue spontanée favorable est la règle générale.
Cette maladie est due à la présence de liquide sous la neuro-rétine, ce qui va la soulever et donner des troubles de la vision, soulèvement dû à un déficit localisé de l'épithéium pigmentaire rétinien (EPR).
Pathogénie
Différentes hypothèses pathogéniques ont été avancées, mais aucune n'est parfaite.
Les angiographies en ICG (vert d'indocyanine) ont montré des altérations de la choriocapillaire sous la rétine, qui semblent être un facteur majeur de déclenchement. Des études récentes ont montré des anomalies choriocapillaires bilatérales (hyperperméabilité), même lorsqu'on n'avait détecté qu'une CRSC unilatérale.
Il semble donc que c'est cette hyperperméabilité de la vascularisation choroïdienne qui entraîne une poussée sous l'EPR qui va provoquer des soulèvement (Décollement Séreux de l'Epithélium Pigmentaire ou DSEP). Il se produit une contrainte à la jonction du DSEP et de l'EPR attaché, zone dans laquelle se produira la fuite de liquide et le Décollement Séreux du Neuro-Epithélium (DSNE).
La CRSC se manifeste par au moins un point de fuite rétinienne (leak en anglais) qui sera objectivé par l'angiographie rétinienne à la fluorescéïne.
Les études ont mis en évidence l'importance d'un taux élevé de cortisone chez les patients présentant cette pathologie (traitement, grossesse, syndrome de Cushing). Une corticothérapie systèmique peut donc être à l'origine du problème; habituellement on assiste à une amélioration des symptômes lors de la décroissance de la posologie.
Signes fonctionnels
Il s'agit habituellement d'un homme jeune (entre 25 et 45 ans), anxieux, qui consulte pour une baisse de vision unilatérale avec déformation des images (métamorphopsies). Les hommes sont 5 à 10 fois plus atteints que les femmes.
L'autoréfractométrie peut montrer une hypermétropie par avancée de la rétine et on retrouve une acuité aux alentours de 6 à 8/10ème. On note une diminution des contrastes et une altération de la vision des couleurs (dyschromatopsie d'axe bleu-jaune). Le champ visuel statique met en évidence une baisse du seuil fovéolaire.
Clinique
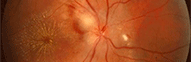
A l'examen l'oeil est blanc, non inflammatoire, non douloureux. Le fond d'oeil montre un soulèvement maculaire, une bulle qui peut être plus ou moins étendue (de 1 à 3 diamètres papillaires). Si elle est minime, il faudra un examen très attentif pour la déceler. On note parfois des points jaune chamois entre le neuro-épithélium et l'épithélium pigmenté.
Il ne doit pas y avoir d'hémorragie à ce niveau. Si tel est le cas, il faut s'orienter vers un autre diagnostic.
Angiographie
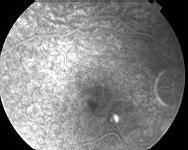
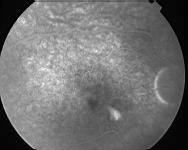
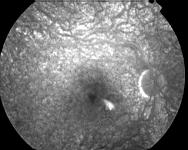
Il s'agit là d'un examen essentiel dans le diagnostic et la surveillance d'une CRSC. La séquence sera assez longue, avec des clichés précoces et des clichés tardifs.
 |
 |
 |
 |
 |
 |
Angiographie fluorescéinique numérique Docteur Patrice Déglise
Un clic sur ces clichés ouvre une image de qualité en 1280 sur 1024
En vert on voit bien la bulle claire de DSNE, précisée par la rupture du parallélisme des lignes de profil antérieure et postérieure.
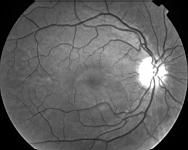
A 15 secondes après injection de la fluorescéine, on se rend compte d'un point hyperfluorescent près de la fovea apparaissant dès le temps artério-veineux. La visibilité anormalement bonne des capillaires rétiniens centraux est due à la saillie de la bulle rétinienne qui ne fait que très peu effet masque. Son contenu est en effet transparent.
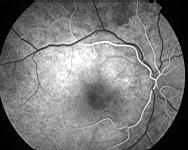
A 60 secondes on assiste à une importante diffusion du colorant autour du point de fuite. C'est la forme classique en "tâche d'encre" ou de "phare dans le brouillard". On obtient parfois une image en "jet de vapeur" ou en "plumeau". Tel un geyser.
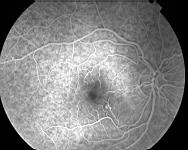
A 500 secondes l'ensemble de la bulle soulevée est coloré par l'accumulation du colorant issu du point de fuite. La fluorescence ne déborde jamais les limites de la bulle.
On s'attachera à rechercher des fuites sur l'ensemble de la rétine, car un point de fuite loin de la macula peut passer inaperçu.
L'angiographie au vert d'indocyanine (ICG) mettra en évidence une des zones de choroïde hyperfluorescentes là où on observe les points de fuite du colorant. Cet examen n'est pas souvent nécessaire dans l'étude de la maladie.
OCT (Optical Coherence Tomography)
Cet examen récent permet de réaliser une coupe quasi histologique de la rétine et de suivre l'évolution de la bulle maculaire. Son inocuité et sa facilité d'utilisation en feront sans doute un élément important de l'exploration des crsc. Seul le prix (près de 150.000 euros) limite son utilisation.
Diagnostic différentiel
On ne confondra pas la CRSC avec
- une fossette colobomateuse de la papille. Le DSNE est de siège intermaculopapillaire et il n'y a pas de point de fuite à l'angiographie.
- des néovaisseaux sous-rétiniens. L'importante baisse de vision et des différences fines visibles sur les clichés angiographiques doivent permettre le diagnostic.
- une uvéite postérieure de Vogt Koyanagi Harada. Une papillite s'ajoute aux signes angiographiques bruyants.
- les tumeurs, une effusion uvéale, une civd, une ischémie choroïdienne multifocale, un disque vitelliforme débutant.
Il faut bien regarder les clichés car certaines angiographies sont difficiles à interpréter. Le Dr Park résume le problème: "When diagnosing CSCR, the devil is often in the details." (Quand on essaye de faire le diagnostic d'une CRSC, le diable est souvent dans les détails)
Evolution et traitement
L'évolution spontanée se fera en principe (90% des cas) vers une guérison spontanée, sans traitement. On peut parfois donner des collyres anti-inflammatoires. Il faut compter trois à quatre mois pour la résorption de la bulle et l'amélioration de la vision.
Une récidive est possible, quelques mois ou quelques années plus tard (30% des cas).
Dans certains cas on est amené à réaliser une photocoagulation laser pour fermer la fuite. On applique 3 à 5 impacts de 200µm, d'une durée de 0,1 seconde. En fonction de l'angiographie on va adapter le traitement si nécessaire.
On ne sait pas si ce traitement raccourcit vraiment l'évolution de la CRSC et si l'évolution spontanée n'aurait pas fait aussi bien. C'est l'ophtalmologiste qui dira si un laser est envisageable en fonction des angiographies et de la clinique. La décision n'est pas toujours simple à prendre.
Un élément important du traitement est la prise en charge psychologique, ce qui permettra souvent d'accélerer la guérison et la vision.
Quelques patients ne guérissent pas bien et présentent une baisse de vision définitive, avec un aspect angiographique de diffusion permanente.
Le risque de complication, de néovascularisation sous-rétinienne est faible mais semble plus fréquent chez les patients les plus âgés. Ces patients sont souvent hypertendus et soumis à une corticothérapie.
Bibliographie
Brancato R, Bandello F. [Central serous retinopathy (atypical forms)]. Bull Soc Belge Ophtalmol. 1991;240:119-31.
Brancato R, Scialdone A, Pece A, Coscas G, Binaghi M. Eight-year follow-up of central serous chorioretinopathy with and without laser treatment. Graefes Arch Clin Exp Ophthalmol. 1987;225(3):166-8.
Folk JC, Thompson HS, Han DP, Brown CK. Visual function abnormalities in central serous chorioretinopathy. Arch Ophthalmol 1984;102:1299-1302.
Constantinides G., Relation entre le décollement séreux de l'épithélium pigmentaire et le point de fuite dans la rétinopathie séreuse centrale, Journal Français d'Ophtalmologie, septembre 200, volume 23, num. 7, 649-654.
Gass JDM, Little H. Bilateral bullous exudative retinal detachment complicating idiopathic central serous chorioretinopathy during systemic corticosteroid therapy. Ophthalmology 1995;102:737-747.
Guyer DR, Yannuzzi LA, Slakter JS, Sorenson JA, Ho A, Orlock D. Digital indocyanine green video-angiography of central serous chorio-retinopathy. Arch Ophthalmol., 1994, 112:1057-62.
Hooymans JM. Fibrotic scar formation in central serous chorioretinopathy developed during systemic treatment with corticosteroids. Graefes Arch Clin Exp Ophthalmol. 1998 Nov;236(11):876-9.
Park DW, Schatz H, McDonald HR, Johnson RN. Ring retinal pigment epithelial window defect of the macula in central serous chorioretinopathy. Retina 1997;17:205-210.
Park DW, Schatz H, Gaffney MM, McDonald HR, Johnson RN, Schaeffer D. Central serous chorioretinopathy in two families. Eur J Ophthalmol. 1998 Jan-Mar;8(1):42-7.
Piccolino FC. Laser treatment of eccentric leaks in central serous chorioretinopathy resulting in disappearance of untreated juxtafoveal leaks. Retina. 1992;12(2):96-102.
Quillen DA. Gass DM. Brod RD. Gardner TW. Blankenship GW. Gottlieb JL. Central serous chorioretinopathy in women. Department of Ophthalmology, The Milton S. Hershey Medical Center, Pennsylvania State University, Hershey 17033, USA. Ophthalmology. 103(1):72-9, 1996 Jan.
Schatz H, McDonald HR, Johnson RN, Chan CK, Irvine AR, Berger AR, Folk JC, Robertson DM. Subretinal fibrosis in central serous chorioretinopathy. Ophthalmology 1995;102:1077-1088.
Sargent JD, Dalton M, Klein RZ. Diagnostic testing unwarranted for children with blood lead 10 to 14 microg/dL. Pediatrics. 1999 Apr;103(4):e51.