Le site des ophtalmologistes de France
Encyclopédie de la vue
Vous êtes ici
Occlusion de la Veine Centrale de la Rétine OVCR
Occlusion de la Veine Centrale de la Rétine OVCR
&
occlusion de branches
Central Retinal Vein Occlusion CRVO
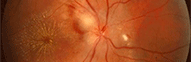
Occlusion de la Veine Centrale de la Rétine gauche
Définition
L' occlusion de la veine centrale de la rétine (OVCR) est une pathologie très fréquente et souvent source de mauvaise vision ultérieure, parfois de perte fonctionnelle de l'oeil.
Le réseau veineux rétinien fait partie d'un "circuit vasculaire clos" (Gass) et son obstruction va retentir aussitôt sur l'ensemble de la circulation rétinienne.
Il est très important de surveiller ces patients car de graves complications peuvent survenir (glaucome néovasculaire) qui peuvent être évitées par un traitement laser approprié. Il est très fréquent que l'on ne retrouve pas d'étiologie, malgré des bilans cardio-vasculaires complets. Cela montre bien notre peu de connaissances de cette pathologie sévère. La fréquence des glaucomes associés nécessite aussi un contrôle tonométrique régulier des patients.
A l'avenir on espère mieux analyser la crase sanguine et les phénomènes de la coagulation, pour mieux traiter les ovcr.
Clinique
Dès 1878, Julius Michel décrivait les anomalies rétiniennes comme une thrombose de la veine centrale de la rétine, terme qu'on a abandonné pour celui d'occlusion qui ne préjuge pas de la cause de l'obstruction vasculaire.
Il s'agit typiquement d'un patient de plus de 60 ans, qui présente une baisse de vision unilatérale, assez rapide, qui va d'un brouillard léger à la perte totale de la vision. L'oeil est blanc et non douloureux. On ne remarque aucun autre signe fonctionnel.
L'examen clinique du fond d'oeil met en évidence une tétrade:
- des dilatations veineuses, les veines sont sombres et tortueuses
- un oedème papillo-rétinien, dû à la stase veineuse
- des hémorragies rétiniennes, souvent en flammèches, suivant la direction des fibres optiques
- des nodules cotonneux, correspondant à la souffrance rétinienne
L'examen de l'oeil adelphe met souvent en évidence une artériosclérose, surtout chez le sujet de plus de 60 ans.
Schématiquement, on décrit quatre formes cliniques d'OVCR:
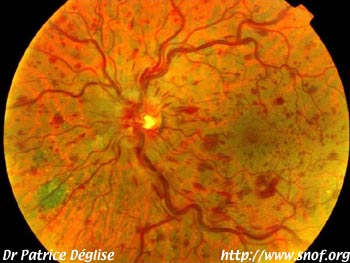
La forme oedémateuse, la plus fréquente (60% des cas). C'est l'oedème qui domine le tableau clinique, la papille est hyperhémiée et oedémateuse, les nodules cotonneux sont rares, les hémorragies sont visibles jusqu'à la périphérie. On décrit parfois un oedème cystoïde maculaire. L'évolution de l'acuité visuelle est généralement assez bonne. On a remarqué que 20% des formes évoluent vers la forme ischémique.
La forme ischémique, la plus redoutée (20% des cas). L'oedéme rétinien est assez faible, les artères sont grêles et rigides, les hémorragies profondes. Le signe capital est la présence de zones rétiniennes ischémiques caractérisées par des nodules dysoriques nombreux et confluents. Le lit capillaire n'est pas perfusé. Cette ischémie va entraîner la production locale de facteurs angiogéniques, avec apparition de néovaisseaux redoutables car responsables sans traitement de la perte de l'oeil par glaucome néovasculaire, hémorragies du vitré, ou soulèvement rétinien avec prolifération fibreuse. La maculopathie ischémique qui peut exister s'accompagne d'une vison très abaissée et est d'un pronostic sombre. Le devenir de cette forme est souvent mauvais et l'acuité visuelle ne s'améliore pas.
La forme mixte oedémato-ischémique. Elle associe les signes des deux précédentes et peut évoluer vers une forme ischémique grave.
La forme régressive du sujet jeune. Il s'agit de patients nettement plus jeunes, entre 30 et 40 ans qui vont présenter une OVCR de très bon pronostic, avec une récupération totale de l'acuité visuelle. Dès le trouble visuel on se rend compte que la vision est assez bien conservée, les veines sont dilatées, les hémorragies peu nombreuses, avec un oedème papillaire important. Cette entité clinique a été décrite dans les années soixante.
Angiographie
Cet examen capital dans ce type de pathologie, permet de bien examiner l'état vasculaire du fond d'oeil, et d'envisager l'évolution future.
Il permet de bien différencier les formes cliniques qu'on a décrit précédemment.
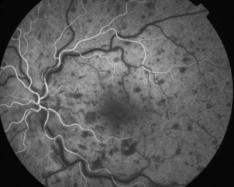
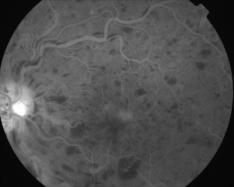
La forme oedémateuse, entraîne un retard de remplissage veineux, des hémorragies en flammèches, une dilatation des gros troncs veineux qui sont distendus et sinueux, avec diffusion du colorant à travers les parois. L'oedème rétinien diffus domine le tableau, le lit capillaire dilaté est trop bien visible.
 |
 |
 |
 |
 |
 |
 |
 |
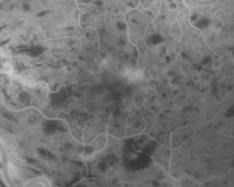 |
Forme oedémateuse
Cliquer pour agrandir chaque image
Clichés Dr Patrice Déglise
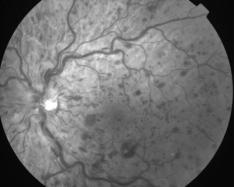
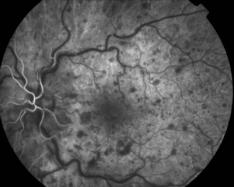
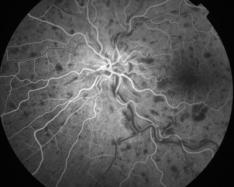
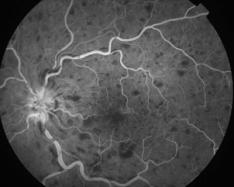
La forme ischémique, correspond à un retard de remplissage, des hémorragies pontuées profondes de taille variable, réparties sur tout le pôle postérieur et formant parfois d'importantes plaques. Les nodules cotonneux dysoriques sont très présents, parfois confluents et sont la traduction de la souffrance ischémiques des territoires rétiniens. On admet qu'ils sont dus à l'interruption du transport axoplasmique avec accumulation du matériel au voisinage de la papille qui est peu oedématiée. Les lésions artérielles sont majeures avec rétrécissement du diamètre et rigidité de la paroi. De vastes territoires ischémiques (non-perfusion) sont visibles.
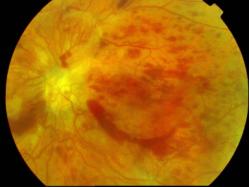 Photo du fond d'oeil |
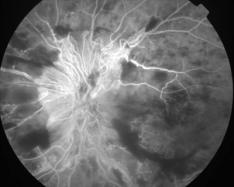 Angio du fond d'oeil |
Séquence angiographique complète
Clichés Dr Patrice Déglise
La forme mixte peut l'être d'emblée ou bien résulter de la transformation d'une forme oedémateuse en forme ischémique. Donc il est important de réaliser des angiographies régulièrment pour surveiller l'évolution de toute OVCR.
Forme clinique: l'occlusion de branche
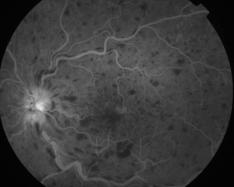
En 1877 Leber décrivait l'occlusion d'une branche veineuse, comme sur la photo ci-dessous, qu'il nomma rétinite hémorragique: "l'une des branches veineuses est anormalement foncée, presque noire et dilatée au double de son calibre, alors que son segment juxta-papillaire est aussi fin qu'un fil".
Cette occlusion est souvent due à l'écrasement de la veine par une artère rigide et artérioscléreuse. C'est le signe du croisement, bien décrit par Paul Bonnet avec Paufique en 1934, comme un "signe de préthrombose" constatée souvent entre 60 et 70 ans.
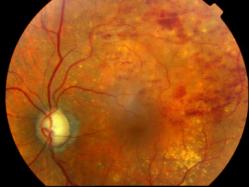 Photo du fond d'oeil |
 Angio du fond d'oeil |
Séquence angiographique complète
Clichés Dr Patrice Déglise
A l'angiographie on note:
- un retard de remplissage de la veine occluse
- une dilatation des capillaires rétiniens, avec éventuellement des territoires d'ischémie comme sur les clichés ci-dessus
- une diffusion de la fluorescéine au niveau des parois veineuses et capillaires, responsable d'un oedème rétinien
- souvent des anomalies artérielles ou artériolaires (retard de perfusion artériel)
Complications
La vraie complication redoutée, c'est le glaucome néovasculaire (GNV) qui est gravissime. Les zones d'ischémies rétiniennes vont entraîner la formation d'une néovascularisation très fragile et qui va se développer au niveau rétinien, puis au niveau de l'angle irido-cornéen et de l'iris, Cette prolifération de néovaisseaux sur l'iris est nommé rubéose irienne. En France nous réalisons des angiographies pour repérer et détruire au laser les zones rétiniennes ischémiques responsables de cette néovascularisation. Aux Etats-Unis, c'est l'apparition d'une rubéose irienne qui va nécessiter la photocoagulation laser des zones rétiniennes ischémiques.
Dans le GNV la pression intra-oculaire (PIO) est très élevée, dépasse parfois 50 ou 70 mmHg et s'accompagne d'un oedème cornéen évident. L'oeil a la consistance de la classique "bille d'ivoire". On assiste souvent à des hémorragies massives dans le vitré ou dans la chambre antérieure (hyphéma). Un geste chirurgical est parfois discuté, mais il faut savoir que la chirurgie du glaucome néovasculaire n'est pas toujours couronnée de succès, et ne peut pas toujours empêcher la perte de l'oeil (phtise du globe). Quand l'oeil est fonctionnellement perdu et douloureux, on est parfois amené à l'énucléer. Le patient le demande pour ne plus souffrir.
Les autres complications proviennent des hémorragies du vitré qui peuvent entraîner un remaniement fibrovasculaire avec traction sur la rétine et décollement de la rétine. Le pronostic visuel est là aussi très mauvais, le traitement chirurgical étant peu efficace.
Plus qu'une complication, c'est une pathologie très fréquemment associée, le glaucome à angle ouvert. Les ophtalmologistes sont très attentifs à cela, et un contrôle tonométrique bilatéral est toujours réalisé. Un suivi est nécessaire car ce glaucome peut apparaître quelques temps après l'OVCR.
Etiologies
L'occlusion de la veine centrale de la rétine se produit au niveau de la lame criblée, dans la papille.
Toutes les pathologies vasculaires jouent un rôle dans la survenue de l'OVCR, que ce soit l'HTA, le diabète, l'artériosclérose, les troubles de la coagulation ou les hyperlipidémies. On se penche depuis quelques temps sur l'hyperhomocystéinémie.
Le bilan réalisé est très variable en fonction des circonstances de survenue, de l'âge du patient et de son état de santé.
On réalise en général une prise de sang pour la mesure de la formule numération sanguine, plaquettes, glycémie, créatinine, triglycéridémie et cholestérolémie. Après une recherche d'un état inflammatoire (VS, fibrinogène, protéine C réactive) on étudie l'hémostase à la recherche d'une anomalie (TCA, TP, AT3...).
Traitements
En fonction du bilan on peut utiliser différents médicaments :
- des anticoagulants dans certains cas très précis (troubles de la crase sanguine), à manipuler avec précautions car ils peuvent entraîner des hémorragies sévères
- des anti-aggrégants plaquettaires, principalement pour protéger l'oeil adelphe.
Une hémodilution isovolémique peut être proposée en milieu hospitalier si le sujet est assez jeune, l'OVCR récente (moins d'un mois) et si la forme clinique est oedémateuse. On ne le fera pas dans les autres cas ou bien si le patient présente des contre-indications (insuffisance cardiaque, âge supérieur à 70 ans, insuffisance coronarienne, HTA mal équilibrée). Le but est d'améliorer l'hémorhéologie en abaissant le taux d'hématocrite entre 33 et 38% selon les protocoles. La technique consiste à ponctionner un certain volume de sang que l'on remplace par du plasma autologue ou un substitut plasmatique.
Le traitement par photocoagulation laser des zones rétiniennes ischémiques est primordial. La destruction de ces secteurs évitera l'appel de néovaisseaux. On le réalisera très localement en cas d'occlusion de branche, ou de façon plus étendue (panphotocoagulation par 3000 à 4000 impacts) en cas de forme ischémique sévère.
En cas d'oedème maculaire persistant on peut proposer une photocoagulation laser en grille (grid maculaire), mais l'efficacité sur la vision n'est pas toujours au rendez-vous, car le but est d'éviter une aggravation de la maculopathie.
Il faut bien expliquer au patient que le laser n'améliorera pas sas vision, mais que son but est d'éviter les complications.
Conclusion
Les occlusions de la veine centrale de la rétine (OVCR) ou de ses branches sont très fréquentes et d'évolution très variable. Les recherches étiologiques n'aboutissent souvent pas, mais il est important de réaliser des angiographies régulières et les traitements adaptés.
A l'avenir on pourra peut-être bénéficier des traitements anti-VEGF ((Vascular Endothelial Growth Factor) que nous avons évoqués dans le chapitre de la DMLA.
Bibliographie
Luksch A, Maar N, Tittl M, Ergun E, Findl O, Stur M, Schmetterer L. Evaluation of pulsatile choroidal blood flow in branch retinal vein occlusion. Graefes Arch Clin Exp Ophthalmol. 2002 Jul;240(7):548-50.
Beaumont PE, Kang HK. Clinical characteristics of retinal venous occlusions occurring at different sites. Br J Ophthalmol. 2002 May;86(5):572-80.
Casares PZ, Gillet DS, Verity DH, Rowson NR. Bilateral simultaneous central retinal vein occlusion (CRVO) caused by waldenstrom's macroglobulinaemia with acquired von willebrand's disease. Br J Haematol. 2002 Jul;118(1):344-7.
Cohen S.Y, Quentel G. Diagnostic angiographique des maladies rétiniennes Encyclopédie Médico-Chirurgicale 1997.
Coscas G., Dhermy P. Occlusions veineuses rétiniennes Société Française d'Ophtalmologie Masson 1978.
Fajnkuchen F, Giraud C, Gatinel D, Chaine G. Central retinal vein occlusion in bird-shot retinochoroidopathy. Arch Ophthalmol. 2002 Jul;120(7):987-9.
Fegan CD. Central retinal vein occlusion and thrombophilia. Eye. 2002 Jan;16(1):98-106. Review.
Hayreh SS, Zimmerman MB, Podhajsky P. Hematologic abnormalities associated with various types of retinal vein occlusion. Graefes Arch Clin Exp Ophthalmol. 2002 Mar;240(3):180-96.
Singer DR, Hasan K. Homocysteine and other new risk factors for central retinal vein occlusion: new challenges for the internal medicine physician. Eur J Intern Med. 2002 May;13(3):160-162.
Suarez De Figueroa M. [Surgical decompression of branch retinal vein occlusion] Arch Soc Esp Oftalmol. 2002 Jun;77(6):291-4.
Suarez De Figueroa M. [Surgical decompression of branch retinal vein occlusion] Arch Soc Esp Oftalmol. 2002 Jun;77(6):291-4. Spanish. No abstract available.
Weger M, Stanger O, Deutschmann H, Temmel W, Renner W, Schmut O, Semmelrock J, Haas A. Hyperhomocyst(e)inemia and MTHFR C677T genotypes in patients with central retinal vein occlusion. Graefes Arch Clin Exp Ophthalmol. 2002 Apr;240(4):286-90.
Yoneya S, Saito T, Nishiyama Y, Deguchi T, Takasu M, Gil T, Horn E. Retinal oxygen saturation levels in patients with central retinal vein occlusion. Ophthalmology. 2002 Aug;109(8):1521-6.
Zhang H, Xia Y. [Analysis of visual prognosis and correlative factors in retinal vein occlusion] Chung Hua Yen Ko Tsa Chih. 2002 Feb;38(2):98-102. Chinese.