Le site des ophtalmologistes de France
Encyclopédie de la vue
Vous êtes ici
La Super vision
La Super vision
De super yeux ... pour une super vision
Plan
1) Introduction
conventionnelle
d'élévation
qu'est ce qu'un front d'onde
qu'est ce qu'un aberromètre de Tscherning
qu'est-ce qu'un analyseur de front d'onde de type Shack-Hartmann
5) Prospective
6) Conclusions
8) Bibiographie
De la guerre des étoiles à superman
1) Introduction
Un opéré de myopie peut-il avoir une vision meilleure que son voisin qui n'a jamais eu besoin de lunettes ?
Les nouvelles technologies qui émergent (aberrométrie, wavefront analyzer...) nous permettent de mieux appréhender ce qu'est la vision d'un oeil et quels sont ses défauts. On avance aujourd'hui l'idée qu'on peut aboutir à des résultats post-opératoires plus que parfaits grâce à ces connaissances.
La vision est considérée comme normale si le patient arrive à obtenir 10/10ème, en lisant un tableau de lecture situé à plusieurs mètres. Ceci est une moyenne dans la population, mais n'est pas un maximum, les enfants pouvant atteindre 15/10ème.
Si l'oeil était un système optique parfait, sans aberration, on pourrait obtenir une vision de 50/10ème ! Mais il y a une limite, le nombre de cellules rétiniennes utilisées pour la vision fine, les cônes, qui ont un certaine diamètre (50' d'arc) et une certaine densité. Cette réalité anatomique diminue les capacités théoriques de l'oeil à 25/10ème, ce qui est déjà très important. La réalité optique limite aussi la meilleure acuité accessible car la diffraction de la lumière induite par l'ouverture pupillaire, pour une ouverture de 3 mm, donnerait comme meilleure résolution possible environ 24/10ème.
Pourrons-nous un jour obtenir de telles acuités visuelles chez les patients ? Peut-être. De nombreuses études sont en cours et intéressent en particulier les militaires.
Dans la quête de la supervision on a utilisé de nouvelles technologies qui ont mis en évidence des aberrations oculaires autrefois mal étudiées. On s'est ainsi rendu compte que les opérés de myopie pouvaient présenter des troubles de la vision des contrastes, des halos ou des éblouissements nocturnes à cause de la survenue d'aberrations oculaires de hauts degrés (voir plus loin). Les progrès vont donc porter sur l'élimination de ces anomalies grâce à une personnalisation poussée des techniques de chirurgie réfractive.
Nous allons envisager toutes ces nouveautés, ce qui nous fera voyager de la guerre des étoiles à superman. En effet ce sont les programmes américains de recherche militaires (guerre des étoiles) qui ont fait progresser l'optique adaptative et superman en est peut-être l'aboutissement.
Dans la présentation de ses travaux sur la chirurgie réfractive, Marguerite Mac Donald rappelle le mot de l'inventeur du polaroïd, Edwin Land: "A good project must be manifestly significant and nearly impossible to realize".
2) Topographie cornéenne
Les topographes cornéens sont des appareils qui permettent habituellement d'étudier les surface cornéennes pour déceler des anomalies comme le kératocône qui est une contre-indication à la chirurgie réfractive (myopie...). Les complications pourraient être graves, avec des altérations définitives des cornées.
- Topographie cornéenne conventionnelle
Elle est utilisée depuis longtemps, car il s'agit de projeter sur la cornée l'image d'un disque porteur de cercles concentriques (le disque de Placido). On photographie l'image réfléchie sur la cornée et cela permet d'étudier ses déformations de courbure.
Si l'image obtenue est tout à fait circulaire, cela signifie qu'il n'y a pas d'astigmatisme cornéen antérieur. A priori l'oeil ne peut présenter qu'une amétropie sphérique, myopie ou hypermétropie. Si l'image montre des mires elliptiques, cela veut dire que la cornée est cambrée, légèrement aplatie. Si les mires sont plus rapprochées dans le sens vertical, cela correspond à un méridien vertical plus cambré que l'horizontal.
Les topographes habituels utilisent ce systèmes de mires projetées, et calculent les courbures cornéenes qu'ils présentent avec différentes couleurs, les zones plates étant représentées en bleu et vert, et les zones cambrées en orange et rouge. L'image informatique sera imprimée et archivée. Cette technique présente l'inconvénient de n'étudier que la face antérieure de la cornée en négligeant la face postérieure, l'épaisseur cornéenne, la face postérieure, et d'autres paramètres encore.
- Topographie d'élévation
Cette technique plus élaborée permet d'étudier la cornée par rapport à une sphère de référence nommée best-fit sphere. La hauteur d'un point est positive si le point est au dessus de la sphère et négative s'il est en dessous. Les points hauts sont représentés par des couleurs chaudes (rouge et orangés) et les points bas sont en bleu. Si le point est situé au niveau de la sphère de référence, la couleur est verte.

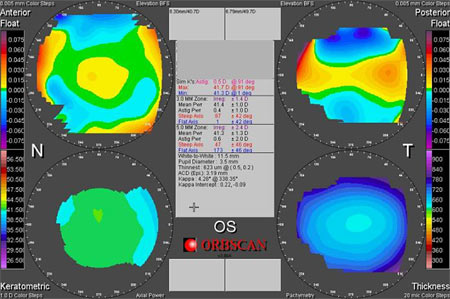
Orbscan II
Une cornée normale présente un léger rehaussement de la zone centrale, on dit que cette cornée est prolate. L'inverse est une cornée légèrement en creux en son centre, c'est une cornée oblate. Une cornée prolate devient donc oblate après une chirurgie de myopie puisqu'on a aplati son centre. Cette forme prolate permet une excellente focalisation des rayons lumineux sur la macula.
Devant un astigmatisme direct, conforme à la règle, l'axe horizontal est surélevé par rapport à la sphère de référence: il sera donc représenté par une couleur rouge. Cette représentation est donc opposée à ce qu'on obtient avec une topographie conventionnelle qui voit le méridien horizontal plus plat, moins cambré que le vertical, et va donc le représenter en bleu. Ceci peut être une source de confusion d'interprétation pour laquelle il faut être vigilant. Il ne faut donc pas confondre courbure et élévation.
Le seul topographe d'élévation actuel est l'Orbscan II qui permet de balayer la cornée avec une fente lumineuse qu'on photographie 40 fois. Ceci permet de reconstituer le profil antérieur et postérieur de la cornée, ce qui est très intéressant. Le résultat est fait de 4 schémas, une carte d'élévation de la surface antérieure, une de la face postérieure, une carte kératométrique et une carte pachymétrique (précision de 6 à 9 microns).
Couplé à un laser excimer cette analyse peut permettre le traitement d'astigmatismes irréguliers.
Cet appareil est donc capital pour le dépistage des kératocônes frustes et des ectasies postérieures post-lasik (complication rare après lasik).
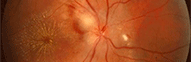
Orbscan : Tracés d'un oeil normal
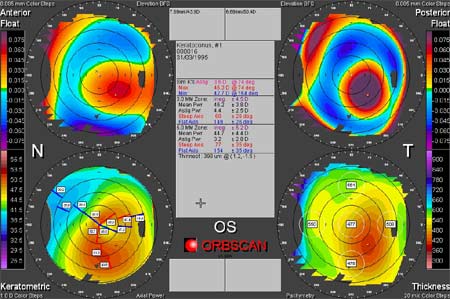
Orbscan : Tracés d'un kératocône
Avec l'aimable autorisation de Bausch & Lomb
-
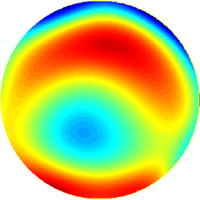
Aberrométrie du front d'onde (technologie wavefront)

Aberrations totales d'un oeil myope (image Bausch & Lomb)
Qu'est-ce qu'un front d'onde ?
Ces données d'optique sont utilisées depuis très longtemps par les astronomes pour perfectionner les télescopes et par les militaires pour utiliser des lasers CO2 de puissance.
L'image qui arrive sur la rétine n'est pas parfaite car elle a traversé des milieux inhomogènes et perturbateurs (film lacrymal, cornée, chambre antérieure, cristallin, vitré). L'image qui arrive sur le détecteur d'un téléscope a été également perturbée, par l'atmosphère terrestre. C'est le même problème. Les aberrations oculaires correspondent aux turbulences atmosphériques.
Une source lumineuse ponctuelle monochromatique émet une lumière dans toutes les directions. On peut donc conclure que l'onde lumineuse émise à un temps T0, forme un instant plus tard T0 + dT une sphère de rayon c.dT ( c étant la vitesse de la lumière soit 300.000 km/seconde). Cette sphère correspond au front d'onde. Deux sphères correspondant à deux crêtes successives de l'onde lumineuse sont séparées d'une longeur d'onde lambda=c/F
Une source lumineuse considérée à l'infini va produire un front d'onde plan car le diamètre de la sphère tendra vers l'infini (comme le caillou qui tombe dans l'eau, les diamètres des cercles créés sont plus grands au fur et à mesure qu'on s'éloigne du point d'impact du caillou). Ce front d'onde va être perturbé par l'atmosphère avant d'arriver sur le télescope, par les composants de l'oeil avant d'arriver sur la rétine. Il ne sera plus plan. Les astronomes ont résolu le problème en développant l'optique adaptative pour redresser le front d'onde. Ils ont conçu en 1989 des appareils qui prélèvent une partie du faisceau incident pour analyser les turbulences, établissent ainsi la déformation du front d'onde et vont appliquer son opposé grâce à un miroir déformable, pour que l'image définitive soit débarassée des anomalies inhérentes à l'atmosphère. Cette technique est très employée en astrophysique et permet d'optimiser les téléscopes terrestres ou spatiaux (Hubble).
"When you're using the adaptive optics system, you just say, 'Wow,' " raconte David R. Williams de l'Universitée de Rochester.
Qu'est ce qu'un aberromètre de Tscherning ?
Cet appareil est constitué d'un laser qui illumine un masque formé d'une matrice régulière de trous; la lumière laser va passer à travers ce réseau et se projeter sur la rétine. L'image réalisée sera plus ou moins déformée en fonction de l'importance des aberrations optiques que présente l'oeil.
Une caméra CCD va observer l'image rétinienne et mesurera les déviations des spots. Un ordinateur couplé au capteur CCD calculera alors les aberrations optiques, jusqu'au 8ème ordre. Les résultats apparaitront sous forme d'une surface 3D correspondant à la déformation du front d'onde.
Qu'est-ce qu'un analyseur de front d'onde de type Shack-Hartmann (wavefront analyzer) ?

Analyseur de front d'onde Zywave
Le premier dispositif expérimental fut le disque de Scheiner (Oculus, sive fundamentum opticum. Innspruck 1619) qui servait à divisier en deux un rayon de lumière avant son entrée dans l'oeil. Ce célèbre astronome jésuite étudiait les mécanismes de focalisation de l'oeil. Un disque percé de deux trous est placé devant un oeil. L'image d'un point lumineux (une étoile par exemple) formera sur la rétine deux images. Si la vision de deux images est due à une anomalie de focalisation, cela peut-être corrigé par un verre correcteur approprié.
Puis Hartmann en 1900 s'était attaché à étudier les aberrations des miroirs de télescopes et des lentilles. Il perça des trous dans un disque pour isoler les différents rayons de lumière et étudier ce qu'il appelait les "aberrated rays".
Dans les années 70, Platt et Shack ajoutèrent des microlentilles derrière les trous, pour une bonne focalisation des rayons lumineux.
Les analyseurs de type Shack-Hartmann sont donc constitués d'un réseau de microlentilles. On peut se le représenter comme une plaque comportant, par exemple, 10 colonnes et 10 lignes de microlentilles. Soit un total de 100 microlentilles qui sont chargées de focaliser la lumière incidente sur un capteur CCD. La première utilisation pour mesurer les aberrations de l'oeil humain fut faite en 1994 par Liang (Objective measurement of wave aberrations of the human eye with the use of a Hartmann-Shack wavefront sensor. JOSA-A 11:1949-57).
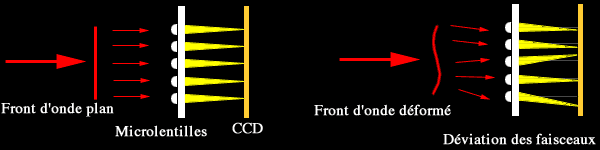
Si la plaque est abordée par une lumière issue de l'infini et n'ayant aucune perturbation, les rayons de lumières vont être parallèles et le front d'onde va être plan. Dans ce cas les rayons lumineux vont être focalisés de façon identiques par chaque microlentille. On obtiendra une image d'un quadrillage où tous les points seront équidistants.
 Oeil normal emmétrope |
 Oeil myope |
 Oeil avec kératocône |
Si le front d'onde n'est pas plan (à la sortie de l'oeil) on va assister à un décalage de la focalisation du rayon lumineux incident et on n'aura plus cette répartition bien régulière. On aura des points décentrés (voir les images ci-dessus). La mesure de ce décentrement pour chaque microlentille représente la dérivée du front d'onde en ces points. L'ensemble de ces mesures à un instant donné est nommé vecteur des pentes.
En astronomie, ce vecteur de mesure est transmis à un calculateur temps réel, qui reconstruit le front d'onde et détermine les modifications à appliquer aux miroirs correcteurs, pour annuler les perturbations.
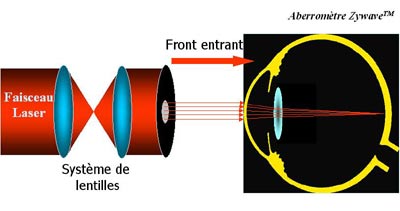
Front d'onde entrant
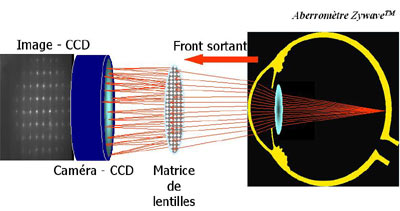
Front d'onde sortant
Dans le cas d'un oeil, le front d'onde sortant a rencontré des aberrations, les points ne seront donc pas aussi parfaitement disposés. Ces aberrations oculaires pourront être décrites grâce à une fonction tridimensionnelle nommée fonction de dispersion d'un point.
Cette fonction mathématique multidimensionnelle est appelée polynômes de Taylor et Zernike; ils sont utilisés depuis longtemps pour décrire les aberrations optiques des télescopes. Les termes de ces polynômes sont affectés de coefficients de Zernike qui correspondent aux aberrations optiques :
ordre 0 ou Z000 = terme contant dit "piston ou décalage des axes"
ordre 1 ou Z110 et Z111 = termes du premier ordre dit "tilt ou effet prismatique"
ordre 2 ou Z220 et Z221 = termes du deuxième ordre dit "astigmatisme ou composante cylindrique"
ordre 2 ou Z200 = terme du deuxième ordre (encore) dit "focus shift ou défocalisation (myopie ou hypermétropie)"
ordre 3 ou Z330 et Z331 = termes du troisième ordre dit "astigmatisme triangulaire"
ordre 3 ou Z310 et Z311 = termes du troisième ordre (encore) dit "coma"
ordre 4 ou Z440, Z420, Z400, Z421 et Z441 = termes du quatrième ordre dit "spherical aberration"
ordres suivants non significatifs pour l'oeil et non nommés.
Les polynomes de Zernike correspondent à la somme des expressions simples de Seidel-Zernike qui sont de la forme:
Il faut se représenter des coordonnées polaires où r représente le rayon de la pupille, et ![]() l'angle fait par l'azimut du point considéré. L'ordre du polynome est fonction des variables n et m. Ainsi un polynome classique de Zernike correspond à la somme de termes élémentaires :
l'angle fait par l'azimut du point considéré. L'ordre du polynome est fonction des variables n et m. Ainsi un polynome classique de Zernike correspond à la somme de termes élémentaires :
L'équation donne la hauteur du front d'onde par rapport à un un front d'onde idéal plan, et ce en chaque point. Nous renvoyons le lecteur aux sites web spécialisés sur les polynomes de Zernike pour mieux aborder cette approche mathématique.
On peut étudier ce front d'onde, ce qui nous donnera une idée précise des aberrations du système oculaire. S'il n'y avait pas d'aberration, on aurait un front d'onde plan, mais ce n'est pas le cas et par exemple on peut voir un astigmatisme comme sur le schéma ci-dessous.
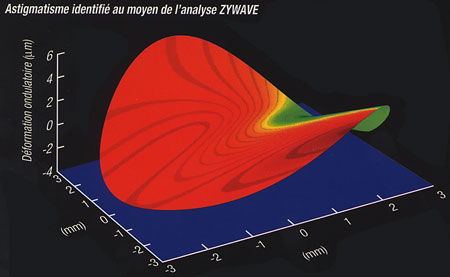
VIsualisation par l'appareil Zywave
Pour caractériser ces aberrations on utilise une information statistique, l'écart-type (écart quadratique moyen ou Root Mean Square), calculé à partir des mesures effectuées sur le front d'onde et des valeurs théoriques. Cette valeur RMS permet de définir le niveau d'aberration. Cette valeur RMS est donc la racine carrée de la variance du front d'onde par rapport à la sphère de référence. Plus ce chiffre est élevé et plus le niveau d'aberration est important, la valeur zéro théorique donnant une concordance parfaite entre le front d'onde et la sphère de référence.
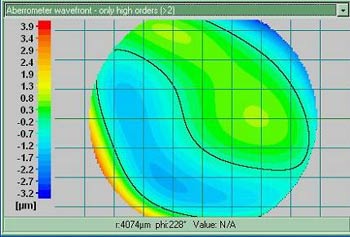
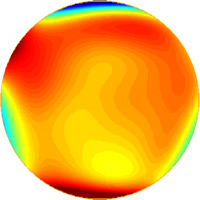
Aberrations de haut degré d'un oeil myope
Aberrations de haut degré d'un oeil myope (images Bausch & Lomb)
L'étude de ce résultat doit permettre d'adapter la photoablation excimer à chaque patient et de corriger ses anomalies personnelles, grâce à une 'customized ablation' ou ablation personnalisée que l'on va envisager.
3) Etude des cornées opérées par LASIK
Les anomalies ressenties après kératochirurgie réfractive (lasik) peuvent être dues à des perturbations du front d'onde (halos, éblouissement, images fantômes, perte de contraste).
Ces anomalies surviennent principalement quand la pupille mesure plus de 3 mm de diamètre, car les aberrations optiques sont maxima.
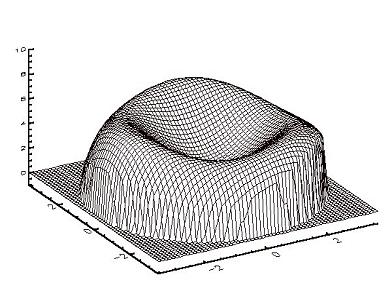
Après chirurgie réfractive on note une augmentation des aberrations d'ordre 3 et 4; cette augmentation dramatique des aberrations sphériques est due à un changement de l'asphéricité cornéenne. Ces aberrations sont généralement responsables des signes fonctionnels dont se plaignent certains opérés.
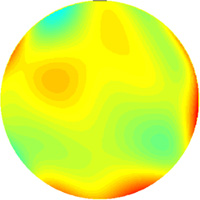 |
 |
|
 |
 |
|
|
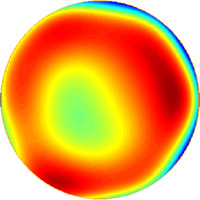
Echelle colorimétrique |
Avec l'aimable autorisation de Susana Marcos, Ph.D
Pour plus d'informations, Susana Marcos nous propose en format pdf et en anglais son article "Ocular Aberrations before and after Myopic Corneal Refractive Surgery: LASIK-Induced Changes Measured with Laser Ray Tracing"
Esther Moreno-Barriuso, Jesus Merayo Lloves, Susana Marcos, Rafael Navarro, Lourdes Llorente, and Sergio Barbero.
Investigative Ophthalmology & Visual Science, May 2001, Vol. 42, No. 6
ainsi que:
"Refractive Surgery and Optical Aberrations" Optics & Photonics News January 2001
4) Ablation personnalisée
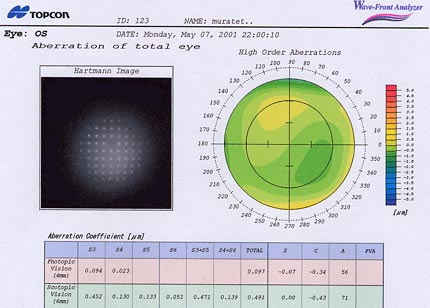
Wavefront analyzer de Topcon
Aberrations de l'oeil gauche de votre serviteur
(opérable semble-t-il...)
La photo-ablation personnalisée consiste à adapter chaque traitement en fonction des données qui caractérisent l'oeil du patient. On pourra alors améliorer les profils d'ablation cornéenne pour corriger les moindres anomalies ainsi que l'astigmatisme irrégulier constitutionnel ou iatrogène (post-chirurgie réfractive). On décrit trois niveaux de personnalisation:
L'ablation personnalisée fonctionnelle (functional customization) est basée sur les besoins du patient et prend en compte son âge, sa presbytie, son travail et ses activités. Un jeune patient demandera une stratégie chirurgicale réfractive différente d'un autre patient de 45 ans.
L'ablation personnalisée anatomique (anatomical customization) considère les éléments anatomiques différents de chaque oeil pour prévoir la chirurgie nécessaire. Le chirurgien s'attachera à bien contrôler le diamètre de la pupille du patient en environnement photopique, mésopique et scotopique, l'épaisseur de la cornée qui doit être supérieure à 500 microns, ainsi que son diamètre. D'autres éléments seront pris en charge dans l'avenir, comme la profondeur de la chambre antérieure, les dimensions du cristallin, la longueur de l'oeil. Il faudra utiliser des appareils qui explorent l'ensemble de l'oeil et pas uniquement la cornée.
L'ablation personnalisée optique (optical customization) permet de traiter la cornée en fonction des aberrations cornéennes ou des aberrations de l'oeil dans son ensemble. On décrit trois techniques différentes :
- Les ablations guidées par cornéo-topographie (corneal topography guided ablations): cette technique appelée Topolink permet de traiter les patients qui présentent des ilôts centraux, ou des astigmatismes réguliers ou irréguliers (de naissance ou induits). Les mesures du topographe sont transmises au laser qui va pouvoir transformer la cornée en 'ablatant' les zones définies par le chirurgien.
- Les ablations guidées par l'analyseur de front d'ondes (wavefront analysis guided ablations). La technique consiste à étudier les aberrations de l'oeil grâce à un analyseur de front d'ondes (Hartman-Shack) et à transmettre au laser les corrections à apporter à l'oeil pour le débarasser de ses aberrations de bas et de haut degrés. C'est en principe une excellente technique mais cette technologie est très récente et va se perfectionner encore. Il faudra utiliser un eye-tracker de grande qualité (technologie permettant au laser de suivre les moindres mouvements de l'oeil) pour suivre les plus petits décentrements de l'oeil de façon automatique.
- Les ablations guidées par topographie d'élévation et aberrométrie. Ces nouveaux systèmes qui apparaissent actuellement, tel le système Zyoptix associent une étude volumétrique de la cornée par Orbscan IIz, à une réfraction globale obtenue par l'aberromètre Zywave qui permet d'obtenir un polynôme de Zernike juqu'à l'ordre 7.
5) Prospective
Ces nouvelles technologies vont permettre
- de mieux étudier l'oeil et la cornée en particulier, et de mieux appréhender ce qu'est la vision
- d'utiliser des photoablations personnalisées destinées à corriger du mieux possible les astigmatismes irréguliers
- de mieux dépister les kératocônes frustes, en particulier avec la topographie d'élévation
- d'améliorer la vision dans son ensemble qui ne se résume pas à l'acuité visuelle mais qui met aussi en jeu la vision des contrastes
- d'imaginer de nouveaux eye-trackers à haute fréquence car il faut une action parfaitement localisée du laser au micron près. Pour l'instant il existe des eye-trackers passifs qui arrêtent le laser si l'oeil se déplace d'une certaine valeur, et les actifs qui compensent les mouvements de l'oeil. L'augmentation de la fréquence des eye-trackers permet un temps de réaction plus court, ce qui est une bonne chose, mais il y a d'autres facteurs qui entrent en jeu (software, inertie du miroir du laser, type de contrôle vidéo...). Actuellement le temps de réaction des systèmes est d'environ 10 millisecondes.
mais les chirurgiens vont rencontrer des écueils :
- le prix important de tous ces matériels (entre 500.000 et 600.000 euros)
- la nécessité d'un apprentissage progressif pour interpréter les différentes données
- une médiatisation agressive
- un remboursement nul de la sécurité sociale
- un remboursement progressif des assurances complémentaires qui risquent de sélectionner patients, centres d'ophtalmologie et chirurgiens suivant des critères encore inconnus
6) Echos des USA
13 septembre 2001
Dans l'ESCRS Amsterdam Special Edition, on peut lire : Supervision not a realistic goal, speaker warns (la supervision n'est pas un but réaliste)
The keynote speaker of the opening session of the ESCRS said that, based on optical principles, a refractive surgical goal of 20/10 is "not realistic."In his lecture on "Creating the ideal refractive correction," Raymond Applegate, OD, PhD, challenged the audience to consider the real functional anatomical limits to the quality of human vision. The goal of 20/25 best-corrected visual acuity is more appropriate, he said.
(L'orateur de la cession d'ouverture de l'ESCRS a dit que, selon les principes optiques, un but réfractif de 20/10 n'est pas réaliste. Dans sa lecture de "Creating the ideal refractive correction", Raymond Applegate, a considéré qu'il fallait établir les limites du fonctionnement de l'oeil en fonction de la qualité de la vision humaine. Le but de 20/25 pour la meilleure acuité visuelle corrigée est plus approprié, dit-il.)
23 mai 2001
Un récent article d'Ocular Surgery News (vol 12, n°5 May 2001) fait le point sur les avancées techniques. L'auteur (Irving J.Arons) rassemble les données recueillies au sein de l'ISRS (International Society of Refractive Surgery ) et du RSIG ( Refractive Surgery Interest Group).
Il semble qu'il faille compter deux ans pour que la photo-ablation personnalisée soit une pratique courante (soit en 2003 environ). Les résultats obtenus par PKR sont meilleurs que ceux obtenus par LASIK personnalisé, surtout si on réalise un LASEK (laser epithelial keratoplastie). Le Lasek consiste à faire un volet cornéen épithélial, de réaliser la PKR et de repositionner le volet, pour éviter les douleurs et améliorer la cicatrisation.
Une autre voie est explorée, c'est le Lasik en deux temps. Une procédure lasik standard est réalisée et une semaine plus tard on réalise une analyse de front d'onde pour déterminer quelles sont les aberrations de hauts degrés qui existent et qui seront alors corrigées par le laser.
Il sera sans doute intéressant d'utiliser un nouvel appareil, l'AWACS (Asclepion Wavefront Aberration Correction Simulator) qui permet d'avoir une idée de ce que donnerait un traitement personnalisé, en sculptant un verre de lunette en plastique, en fonction de l'analyse wavefront. Il suffit alors de placer le verre devant l'oeil, et on se rend compte de la transformation de la vision.
Différentes sociétés ont essayé de créer des lentilles sculptées pour compenser les aberrations de hauts degrés, mais il y a un défaut de stabilité de la lentille qui bouge trop sur l'oeil.
Les discussions portent aussi sur les autres utilisations de l'analyse du front d'onde, que ce soit l'étude des cataractes débutantes, des yeux secs ou des manifestations pathologiques diverses.
7) Conclusions
Il faut prendre garde de ne pas s'imaginer que chacun pourra demain bénéficier d'une supervision. Il pourrait être d'abord atteint par une superdéception.
Ces technologies nouvelles demandent à être optimisées et adaptées progressivement à la chirurgie réfractive. Une chose est sûre, elles vont apporter une connaissance plus importante dans l'étude de la fonction visuelle et c'est déjà beaucoup.
La vision est un phénomène dynamique et non pas statique. Prendre une 'photo' de la vision d'un oeil avec un analyseur de front d'onde donne beaucoup d'informations sur un moment t, mais il faut se rendre compte que de nombreux phénomènes comme l'accommodation modifient en permanence la perception du réel. Ou de ce qu'on croit être le réel.
Qui aurait imaginé que la guerre des étoiles permettrait de mettre au point l'optique adaptative, qui a tant bénéficié à l'astronomie ?
Qui aurait imaginé que ces techniques de wavefront analysis seraient un jour exploitées par les ophtalmologistes pour le perfectionnement de la chirurgie réfractive ?
Qui imaginera ce que seront les progrès dans les années à venir, Superman ?

8) Sites internet
Optique adaptative en astronomie Laurent Demailly
Ocular aberrations before and after myopic corneal refractive surgery: LASIK-induced changes measured with Laser Ray Tracing  E. Moreno-Barriuso, J. Merayo-Lloves, S. Marcos, R. Navarro, L. Llorente, and S. Barbero
E. Moreno-Barriuso, J. Merayo-Lloves, S. Marcos, R. Navarro, L. Llorente, and S. Barbero
Why some patients see poorly after Refractive Surgery Keith P.Thompson.
The Zernike polynomials Dr. J. Schwider / University Erlangen-Nürnberg - Germany
Zernike by Aetius Représentations java
Zernike polynomials Très mathématique
9) Bibliographie succinte
Alessio G., MD, "Corneal Interactive Programmed Topographic Ablation (IKTPA): Six-Month Results," Annual meeting of the American Academy of Ophthalmology, New Orleans, Louisiana, USA, November 1998
Applegate R.A et al., "Corneal aberrations and visual performance after radial keratotomy," J. Refract. Surg. 14, 397 (1998)
Campin J.A., Housand B.J., Liedel K.K. and Pettit G.H., Technology requirements for customized refractive laser surgery. ARVO abstract 6496, Invest Ophthalmol Vis Sci. 1999; 40:S891
Guirao A. et al., "Optical aberrations of the human cornea as a function of age," J. Opt. Soc. Am. A 17, 1697 (2000).
He J.C. et al., "Measurement of the wave-front aberration of the eye by a fast psychophysical pro-cedure," J. Opt. Soc. Am. A 15, 2449 (1998).
He J.C. et al., "Monochromatic aberrations in the accommodated human eye," Vision Res. 40, 41 (2000).
Howland H.C. and Howland B., A subjective method for the measurement of monochromatic aberrations of the eye, J Opt Soc Am. 1977; 67:1508-1518.
Knorz M.C., MD, "Treatment of Irregular Astigmatism by Customized LASIK Based on Corneal Topography," Annual meeting of the American Academy of Ophthalmology, Orlando, Florida, USA, October 1999
Liang J, Williams DR, Miller DT. Supernormal vision and high-resolution retinal imaging through adaptive optics. J Opt Soc Am A 1997; 2884-2892
Liang J. et al., "Aberrations and retinal image quality of the normal human eye," J. Opt. Soc. Am. A 14, 2873 (1997).
Charman W.N. , "Wave front aberrations of the eye: a review," Optom. Vision Sci. 68, 574 (1991).
MacRae S.M. et al., "Customized corneal ablation and super vision," J. Refract. Surg. 16, 230 (2000).
Mierdel P. et al., "Measuring device for determining monochromatic aberration of the human eye," Ophthalmologe 94 (6), 441 (1997).
Moreno-Barriuso E. et al., "Ocular aberrations after refractive surgery measured with a laser ray tracing technique," Invest. Ophthalmol. Visual Sci. (Suppl.) 41, 303 (2000).
Moreno-Barriuso E. et al., "Ocular aberrations before and after corneal refractive surgery: LASIK-induced changes measured with Laser Ray Tracing," Invest. Ophthalmol. Visual Sci.
Mrochen M. et al., "Wave front-guided Laser in situ Keratomileusis: early results in three eyes," J. Refract. Surg. 16, 116 (2000).
Oliver K.M. et al., "Corneal optical aberrations induced by photorefractive keratectomy," J. Refract. Surg. 13, 246 (1997).
Seiler T. et al., "Ocular optical aberrations after photorefractive keratectomy for myopia and myopic astigmatism," Arch. Ophthalmol. (Chicago) 118, 17 (2000).
Tscherning M. Die monochromatischen Aberrationen des menschlichen Auges. Z Psychol Physiol Sinne 1894;6: 456-471.
Zernike, F. "Beugungstheorie des Schneidenverfahrens und seiner verbesserten Form, der Phasenkontrastmethode.'' Physica 1, 689-704, 1934.